Contacter le service clients

Vous êtes :
Tous les référentiels des sociétés savantes françaises et internationales ont depuis plus de 10 ans préconisé les soins de bouche en réanimation, et plus particulièrement auprès des patients sous ventilation mécanique.
En France que cela soit la SFAR (Société française d’anesthésie réanimation) ou la SRLF (Société française de réanimation en langue française), ces deux sociétés ont pris positions pour promouvoir les soins de bouche (1), voire la désinfection oro-pharyngée (2), en tant que mesures préventives dans la survenue des pneumopathies acquises sous ventilation mécanique.
Ainsi il est désormais établi que des soins de bouche réalisés à une fréquence de 6 soins par 24 heures présentent l’une des meilleures préventions pour lutter contre les Pneumopathies Acquises sous Ventilation Mécanique (P.A.V.M.). Ces pneumopathies constituent l’une des premières sources d’infections nosocomiales en réanimation. Elles participent à l’augmentation de la D.M.S. (Durée moyenne de séjour) en réanimation et présentent une charge financière importante pour ces unités de soins.
Une revue de la littérature scientifique, réalisée par les équipes Inter.med et Didactic, rassemble les données qui permettent de justifier de ces éléments ; ce dossier technico-scientifique est disponible sur simple demande en activant le lien figurant à la fin de cet article.
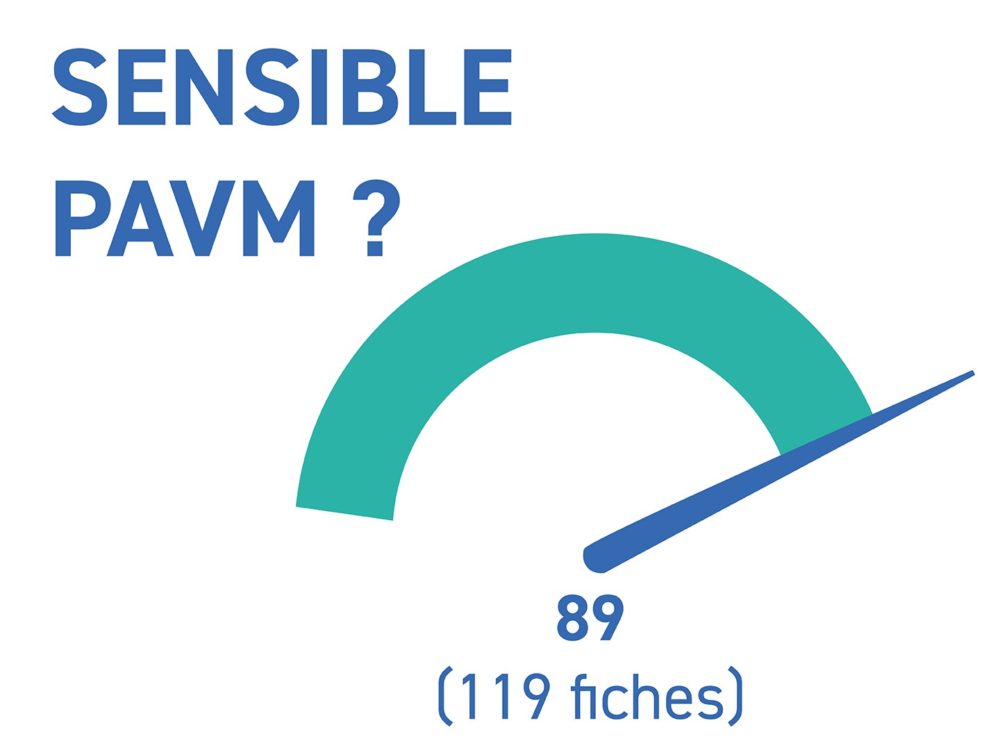
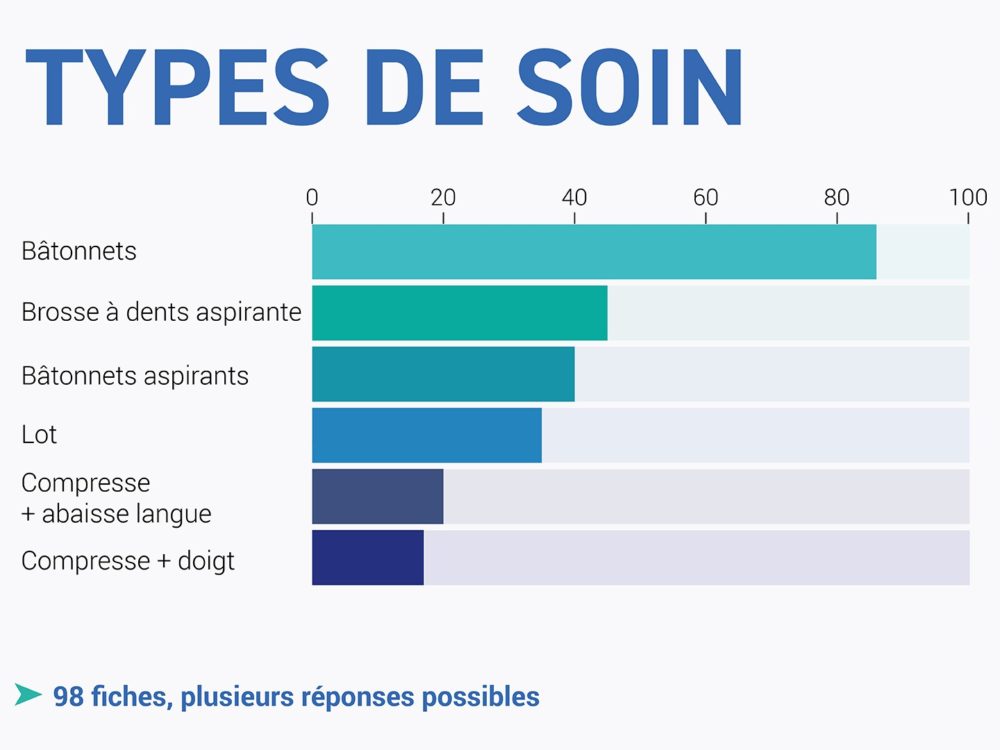
Inter.med Laboratoires a réalisé une enquête de terrain auprès d’unités de réanimation des secteurs publics et privés d’au moins dix lits de réanimation. Dans la plupart des cas il s’agissait d’unités de réanimation polyvalentes.
Les éléments suivants ont été recueillis auprès d’environ 120 établissements de santé répartis sur l’ensemble du territoire.
Dans un certain nombre de témoignages, il a été noté :
• « Si les kits sont appréciés pour leur facilité d’usage, ils sont relativement onéreux. Un certain nombre de dispositifs n’est pas utilisé. Il faudrait désinfecter ensuite les dispositifs non utilisés lors de la sortie des box de réanimation pour ne pas les jeter….»
• « Nous ne disposons pas de dispositifs adaptés en raison des coûts des dispositifs sous forme de kit …. ».
• « Nous souhaitons adapter et choisir les dispositifs à la situation clinique et à la bouche du patient …. ».
• « Les restrictions budgétaires ne nous permettent pas d’avoir a minima des bâtonnets mousse de qualité adaptés à chaque soin …. ».
• « Nous n’avons à disposition que des compresses ou des bâtonnets coton peu efficaces …. ».

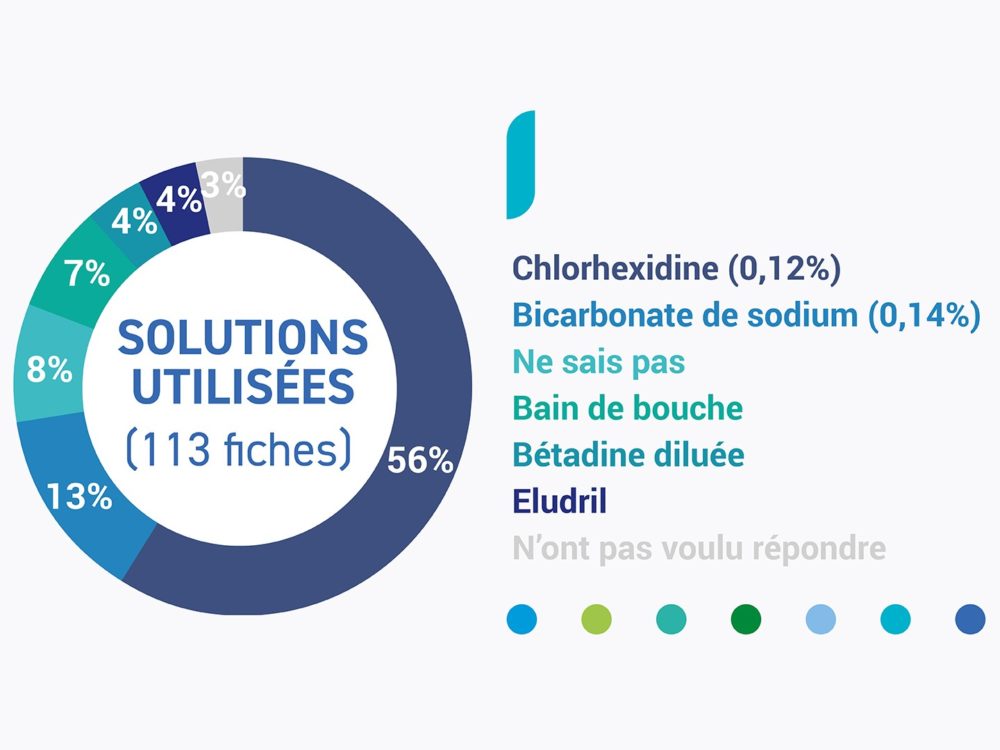


Inter.med Laboratoires, référence française en matière de production de dispositifs pour réaliser les soins de bouche, a donc tenu compte de toutes ces observations pour offrir aux équipes soignantes des dispositifs de très haute qualité, fabriqués en France, adaptés aux pratiques quotidiennes des soignants.
Aussi dans le cadre des développements de cette gamme, Inter.med laboratoires attache une
attention particulière à l’impact quant aux déchets hospitaliers afin de réduire au maximum les
déchets d’emballages (sachet en Polyéthylène, carton et boites recyclables.)
Pour recevoir notre dossier technico-scientifique, contactez-nous